Prosztatarák brachyterápiás kezelése
ElőzőA
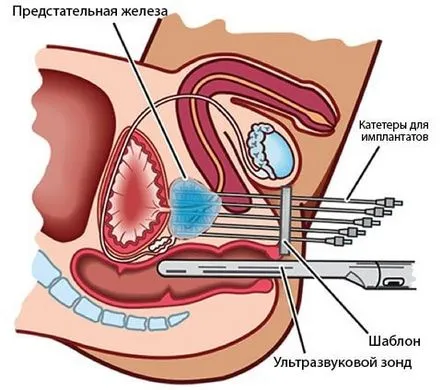
A prosztatarák brachyterápiájának két fő módszere van: alacsony dózisteljesítmény (LDR) és magas dózisteljesítmény (HDR). Az első esetben akár 100 darab radioaktív magokat közvetlenül a szervbe helyeznek, és hosszú ideig befolyásolják a rákos sejteket. A második lehetőség magában foglalja a sugárzásnak a daganatra gyakorolt átmeneti hatását a prosztatába helyezett katétereken keresztül szállított források segítségével.
Általános információ
Az első vizsgálatokat a prosztatarák radioaktív magok beültetésével történő kezelése terén Dr. Whitmore Jr. végezte 1972-ben. A terápia hatástalannak bizonyult, mivel a cselekvések vizualizálására szolgáló berendezések hiánya abban az időben pontatlanságokhoz vezetett a sugárforrások elhelyezésében.
A TRUSD (transzrektális ultrahangvizsgálat) megjelenésével az onkológusok elkezdték alkalmazni a perkután transzperineális brachyterápia technikáját a prosztatarák kezelésében. Az izotópok eloszlásának valós idejű monitorozása lehetővé tette a közeli szervek károsodásának elkerülését, csökkentve a mellékhatások gyakoriságát.
Jelenleg alacsony sugárdózisú brachyterápia javasolt olyan betegek számára, akiknek lokalizált prosztatarákja van a fejlődés korai szakaszában, és a PSA szintje nem haladja meg a 10 ng/ml-t. Lokálisan előrehaladott típusú prosztatarákban és élesen megnövekedett szintben szenvedő betegekA PSA onkológusok nagy dózisú sugárzást végeznek 10 ülésen keresztül.
Alacsony dózisú brachyterápia (LDR)
Az LDR brachyterápia fő jelöltjei azok a férfiak, akiknél alacsony a prosztatarák fejlettsége. A csoport kritériumai:
- PSA-értékek kisebbek, mint 10 ng/ml;
- pontszám a Gleason-skálán 2-től 6-ig;
- a rák kialakulásának szakaszai T1-T2a.
Az alacsony dózisú brachyterápia következő kategóriájába olyan betegek tartoznak, akiknek lokalizált formája van, és a betegség kialakulásának közepes kockázata van. Ebbe a csoportba azok a férfiak tartoznak, akiknek a Gleason-skála 7-es (3+4 vagy 4+3) pontszáma van. A magas kifejlődési kockázatú, 7-es (4+3) Gleason-pontszámú prosztatarák komplex kezelést igényel: brachyterápia és távoli sugárterápia kombinációját.
A páciens prosztata mérete 50-60 ml legyen.Túl nagy szervet gyakran takar a szeméremív, ami megakadályozza a tű átjutását. Ezenkívül több radioaktív magra van szükség a kívánt dózis eléréséhez, ami növeli a vizelési és erekciós problémák kockázatát. A brachyterápia előtt a nagy prosztatával rendelkező férfiaknak általában LHRH androgének és antiandrogén egyidejű adását írják elő, ami csökkenti a méretét.
Készítmény
A brachyterápia előtt minden férfi prosztata vizsgálaton esik át, hogy meghatározzák a pontos méretét és helyzetét. Az eljárás előtti napon fel kell adnia a zsíros és füstölt ételeket, ne vegyen részt nehéz fizikai gyakorlatokban és aludjon eleget. A tiszta kép érdekében a nővér beöntéssel megtisztítja a beteg beleit.
A vizsgálat a műtőben történik helyi (spinális vagy epidurális) érzéstelenítésben, vagy ha nincs ellenjavallat, általános érzéstelenítésben.narkózis Az orvos ultrahangszondát helyez a végbélbe, és több képet készít a prosztatáról. A vizsgálat nem tart tovább 20 percnél.
A kapott adatok lehetővé teszik az onkológus számára az optimális besugárzási dózisok kiválasztását, a befecskendezett radioaktív magok számának és a szerven belüli helyes elhelyezkedésének meghatározását. A kezelést ugyanazon a napon vagy 3-4 hét után írják elő.
Radioaktív magok beültetése
A prosztatarák alacsony dózisú brachyterápiáját járóbeteg alapon, általános érzéstelenítésben végzik. Az ultrahangszonda végbélbe helyezése és a kép monitor képernyőkön való megjelenítése után az orvos tűk segítségével apró radioaktív magokat ültet be a perineumon keresztül. A használt tűk átlagos száma 20 és 35 között van. A teljes eljárás általában nem tart tovább egy óránál.
A minimálisan invazív műtét utolsó szakasza egy számítógépes tomográfia, amely lehetővé teszi az implantátumok helyes elhelyezkedésének felmérését. Az eredmények megerősítése után a férfit felébresztik, és további megfigyelésre az osztályra szállítják. Másnap kiengedik őket a kórházból, feltéve, hogy nincs komoly mellékhatás.
Teljes információ a prosztata brachyterápiáról:
További megfigyelés
5-6 hét elteltével a páciens CT-vizsgálaton és MRI-n megy keresztül, hogy ellenőrizze a magok elhelyezkedését. A vizsgálatok után az orvos előírja a vér PSA-szintjének rendszeres ellenőrzését, amelynek mutatói a sikeres kezeléssel a minimális értékekre csökkennek. Egyes férfiaknál a PSA-szint rövid távú emelkedése és csökkenése tapasztalható akár három évvel a kezelés után.
A páciens az LDR brachyterápia után 2-3 napon belül visszatérhet a mindennapi tevékenységeihez és munkához. Ugyanakkor kerülnie kell a fizikai aktivitást és a nehéz terhelést. Az egésza magok radioaktivitása a prosztata mirigyben szívódik fel, így teljesen biztonságos mások közelében tartózkodni.
Elővigyázatossági intézkedésként a férfinak kerülnie kell a hosszan tartó érintkezést terhes nőkkel és gyerekekkel. A gyermeket minden nap néhány percig tarthatja vagy ölelheti, de nem szabad hagyni, hogy a beteg ölében üljön.
Kismértékben fennáll annak a veszélye, hogy a szexuális érintkezés során a sejtmag elhagyja a prosztatát, és a húgycsövön keresztül távozik. Ezért az orvosok javasolják a fogamzásgátlás gátlási módszereinek alkalmazását az eljárást követő első hetekben. Ne lepődj meg, ha a sperma feketévé vagy barnává vált. Az állapotot vérzés okozhatja, amikor a tűt a prosztatába szúrják.
Mellékhatások
A vizeletürítési zavarok a prosztata brachyterápia után 2-3 hétig alakulnak ki, és 2 hónappal a beavatkozás után érik el a csúcsot. A tünetek fokozatosan megszűnnek, ahogy az implantátum sugárzása gyengül 6-9 hónapos szervben tartózkodás alatt.
A leggyakoribb mellékhatások a következők:
- vörös-rózsaszín vagy sötét színű vizelet és sperma műtét után;
- zúzódások és fájdalom a herék és a végbélnyílás közötti területen (1-2 hét múlva eltűnnek);
- nocturia, merevedési zavar, bélproblémák és fáradtság.
A székrekedés gyakori mellékhatás a brachyterápia után, amelyet fájdalomcsillapítók okoznak. A prosztata sugárzás okozta gyulladásának is tünete. A székrekedés megelőzése segít:
- kiegyensúlyozott étrend megfelelő mennyiségű gyümölcsöt, zöldséget és rosttartalmú termékeket;
- napi 2-3 liter tiszta szénsavmentes víz fogyasztása;
- az orvos ajánlásainak betartása;
- gyógyszerek (hashajtók, székletlágyítók) szedése a megkeményedett széklet megelőzésére a műtét utáni első hetekben.
Minden problémát és szövődményt jelenteni kell az orvosnak.
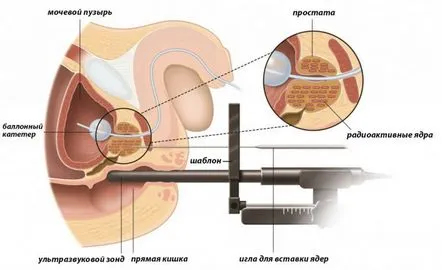
Nagy dózisú brachyterápia (HDR)
A HDR brachyterápia előrehaladott prosztatarákban szenvedő betegeknek vagy távsugárterápiával kombinált kezelésre javasolt. Férfi kategóriák, akiknek az orvos az eljárást ajánlja:
- A PSA-szint 10-20 ng/ml;
- az összeg a Gleason-skálán 7;
- T2b rák stádium.
A nagy dózisú sugárkezeléssel végzett brachyterápia olyan prosztatarákos férfiaknál is megfelelő, akik a szerven kívüli területre metasztatizáltak (lokálisan előrehaladott típusú daganat). Ezenkívül az orvos hormonális és távterápia egyidejű alkalmazását írja elő.
A nagy dózisú brachyterápia nem alkalmas olyan prosztatarákos betegeknél, akiknél a metasztázisok a test más részeire is átterjedtek (előrehaladott daganattípus). Ezenkívül ez a fajta sugárzás ellenjavallt olyan betegeknél, akiknek súlyos vizelési problémái vannak, és a közelmúltban a prosztata mirigy transzuretrális reszekcióján estek át.
Előkészítés és megvalósítás
Az onkológussal folytatott konzultációt követően kijelölik a brachyterápia napját. A pácienst reggel egy egészségügyi intézménybe küldik, ahol tisztító beöntést kap, hogy az eljárás során jó minőségű képeket kapjon a prosztatáról. Spinális vagy általános érzéstelenítést végeznek.
Érzéstelenítés hatására ultrahangszondát helyeznek a férfi végbélnyílásába. Lehetővé teszi a prosztata szkennelését, és győződjön meg arról, hogy a sugárzás leadására használt műanyag katéterek megfelelően vannak felszerelve. Katéterek mennyiségben10-20 darabot juttatnak a herék és a végbélnyílás közötti területre, behatolnak a prosztatába és rögzítik.
Az onkológus a szükséges sugárdózist és sugárterhelési időt transzrektális ultrahang (TRUS) vagy számítógépes tomográfia segítségével számítja ki. Az ülés során a katétereket a brachyterápiás eszközhöz rögzítik, és felváltva kezdik el a rövid távú sugárzást a daganat területén.
FIGYELEM! Néhány férfinak két vagy három ülésre van szüksége a nap folyamán. Az orvos ezután a helyükön hagyja a katétert az eljárások között, és a beteg mozdulatlan marad. A kezelés után a csöveket eltávolítják. Sok beteg nem tapasztal semmilyen nehézséget a minimálisan invazív beavatkozás után. Néhány férfi érzéstelenítés után mellékhatásokat tapasztal: fejfájás és szédülés. Néha nehézségek adódnak a hólyag ürítése során. Komplikációk esetén a beteg a kórházban marad, szakemberek felügyelete mellett.
Az orvos olyan gyógyszereket ír fel, amelyek segítenek megelőzni a vizeletürítési problémákat és széles spektrumú antibiotikumokat. Fájdalomcsillapítók, például Paracetamol vagy Ibuprofen is felírhatók.
A radioaktív anyagot teljesen eltávolítják, mire az eljárás véget ér. Ezért azok a férfiak, akik nagy dózisú sugárterápiában részesültek, kommunikálhatnak gyermekekkel és terhes nőkkel.
Segítség és támogatás
Azon szervezetek listája, amelyek készek tájékoztatást és segítséget nyújtani a prosztatarák kimutatása esetén:
"Clear Morning" szolgáltatás: átfogó támogatás a rákos betegek számára. Telefon: 8-800-100-01-91
"Élet" jótékonysági alapítvány: segítségnyújtás betegségben szenvedő gyermekeknek az onkológiai és onkohematológiai területen. Telefon: 8 (495) 506-79-70
KövetkezőOlvassa el tovabba:
- Az intervertebralis hernia népi kezelése
- Fertőző ok nélküli orrduzzanat, kezelése gyermekeknél és felnőtteknél
- A szülés utáni vizelet inkontinencia okai és kezelése
- A pánikroham okai és kezelése
- Fokozott izzadás okai és kezelése